« Les soins palliatifs ne se limitent pas uniquement à la phase terminale et à la mort, ils concernent avant tout la vie. »
– Justine Gauthier, Infirmière clinicienne
Programme Susan Cameron Cook de soins Neuro-palliatifs et douleur
Le thème des soins palliatifs s’avère un sujet sensible et difficile pour les patients, leurs familles et les professionnels de la santé, car il s’agit d’une confrontation avec la fin de vie et la mort.
Grâce à des consultations compétentes et à un ensemble de pratiques, les soins neuropalliatifs spécialisés soutiennent les patients gravement malades au cours de la progression de leur maladie. Ils atténuent leur stress et leurs souffrances, ainsi que ceux de leurs proches.
Pour en savoir plus sur les soins neuropalliatifs et les enseignements que lui apportent ses patients face à une issue fatale, nous avons interviewé Justine Gauthier, infirmière clinicienne en soins neuropalliatifs.
Justine fait du respect, de la dignité et du confort des patients ses priorités absolues. Dès qu’un patient lui est adressé, elle s’investit complètement dans les soins à lui fournir. Il peut s’agir de visites quotidiennes ou de s’assurer simplement qu’il se trouve dans un cadre approprié et confortable. À tous les stades de la tristesse et de l’incertitude, elle apporte par sa présence, la compassion et le soutien nécessaires aux patients, à leurs familles, et même aux autres professionnels de la santé.
Comment définir les soins neuropalliatifs et leur importance?
On associe généralement les soins palliatifs aux traitements anticancéreux, mais les soins neuropalliatifs possèdent un caractère distinct. Ils visent à soulager les souffrances et à fournir des soins adaptés aux objectifs et aux besoins particuliers du patient. Même s’ils correspondent historiquement à un pronostic vital engagé à court terme, ce n’est pas nécessairement le cas pour les maladies neurologiques. Voilà pourquoi nous préférons intervenir sans tarder afin de prodiguer des soins qui maximiseront la qualité de vie d’une personne aussi longtemps que possible.
Le traitement des patients exige de la dignité tout au long de leur cheminement, du diagnostic de la maladie terminale jusqu’à la fin de vie.
Lorsqu’arrive la dernière étape, les personnes ont toujours droit à des soins actifs et complets. Les objectifs peuvent différer, mais les soins spécialisés visent à transformer l’expérience des patients et des familles et à faciliter le deuil, par un soutien aux familles et amis, même après le départ de leur proche.
En matière de soins palliatifs, quelle est l’idée fausse la plus courante?
Les gens croient, à tort, que les soins palliatifs ne concernent que la mort et la fin de vie, mais ce n’est absolument pas le cas, surtout en neurologie et en neurochirurgie. En intervenant sans tarder, il est possible de faire beaucoup plus pour les patients et, selon moi, nous y sommes obligés.
Les études démontrent que les soins palliatifs, fournis en parallèle des traitements à visée curative, donnent de meilleurs résultats et prolongent la survie.
Les soins palliatifs ne limitent pas uniquement à la phase terminale et à la mort, ils concernent avant tout la vie.
*REMARQUE : Cette séquence a été filmée avant la pandémie
Ces vidéos sont sous-titrées en français
Quels enseignements vos patients vous ont-ils donnés dans le cadre de votre travail?
Ce qui compte le plus dans la vie, ce sont les choses simples : les relations importantes, la famille et les amis, un bon repas, un câlin à un animal de compagnie. Bien souvent, les patients veulent se retrouver en compagnie de leur famille, de leur animal, et être chez eux si c’est possible, car ces choses revêtent une importance primordiale quand on est gravement malade. Cette approche de la vie, je la leur dois.
À quoi ressemble un jour comme un autre?
C’est assez imprévisible, mais cela consiste à aller à la rencontre des patients, ceux qui ont besoin de nous, à l’hôpital comme dans les cliniques externes. J’ai la chance de travailler avec des collègues de tout l’hôpital : physiothérapie, ergothérapie, travail social, équipe de soins intensifs, neurochirurgie, soins spirituels, etc. Le fait de suivre quelques patients pendant un certain temps me procure une stabilité, mais, autrement, je ne sais jamais vraiment quelle consultation va nous arriver ni qui je vais voir dans la journée.
Avec qui travaillez-vous, et quels services offrez-vous?
Notre équipe se compose d’un binôme médecin-infirmière clinicienne. Au quotidien, je collabore avec le Dr Jeff Hall et nous voyons les patients ensemble. Lorsqu’on est confronté aussi régulièrement aux questions de vie ou de mort, le travail en équipe s’avère essentiel.
Nous rencontrons tous ceux qui ont besoin de nous et de nos soins. Les services offerts ici sont destinés à tous les patients, qu’ils s’adressent directement à nous ou qu’ils soient redirigés par leur médecin.
Nous collaborons aussi avec les équipes de soins aux prises avec des problèmes, comme des symptômes réfractaires, des niveaux élevés de détresse, des besoins complexes, etc. et nous veillons à rester disponibles pour les aider. Pour les patients à domicile, nous offrons également un soutien par téléphone et par courriel. Notre soutien aux familles endeuillées consiste à les réorienter vers les ressources appropriées, le cas échéant.
Qu’est-ce qui vous motive avant tout au travail?
Ce sont les patients qui me motivent à aller travailler tous les jours.
Il m’arrive d’être témoin des difficultés qu’ils traversent, et je trouve cela difficile, mais le fait de savoir que je peux leur apporter mon aide d’une manière ou d’une autre me fait sortir du lit tous les matins. Je tiens à être là pour eux afin de pouvoir les écouter et je leur suis tout à fait reconnaissante de me confier leurs expériences.
Par ailleurs, comme les soins neuropalliatifs sont très récents, il existe des possibilités d’apprentissage pratiquement infinies dans ce domaine. Pas un jour ne se passe, sans que j’apprenne quelque chose.
Un élément surprenant qui vous plait dans votre travail?
Il demande une certaine lenteur, et cela me convient.
Ne vous méprenez pas, dans un hôpital qui traite les cas graves, tout va au pas de course. Toutefois, au moment où je m’assois avec un patient et sa famille pour parler de choses fort sérieuses, le temps semble s’arrêter. Nous nous retrouvons dans une bulle et, dans cet espace protégé, je peux leur accorder toute mon attention.
Les émotions et les liens avec les familles sont authentiques, un point que j’apprécie beaucoup. Nous nous intéressons à des choses concrètes, terre-à-terre, qui comptent sur le moment. C’est certainement à cette occasion que mon métier prend tout son sens et que j’aime ce que je fais.
Quelle aide peut apporter un proche aidant ou un membre de la famille au cours des soins palliatifs?
Les maladies neurologiques exigent tant de soins sur une si longue période que les proches aidants souffrent souvent d’épuisement. Ils risquent fort de tomber eux-mêmes malades. Cette réalité, nous la connaissons bien, et nous apportons donc un soutien aux familles. En tant que membre de la famille, il est essentiel de prendre soin de soi-même pour pouvoir s’occuper d’un proche.
En ce qui concerne la participation aux soins quotidiens, selon moi, l’important est d’accompagner le patient à ses rendez-vous, de l’aider à exprimer ses souhaits, s’il est incapable de le faire, tout en sachant communiquer son point de vue.
La présence de la famille au chevet du patient a un effet extrêmement rassurant sur celui-ci. Il est toujours frappant de voir comment des patients qui n’ont pas l’air pleinement conscients ou qui dorment beaucoup se réveillent au son de la voix d’un proche, car ils les reconnaissent, on le voit bien. La présence de la famille s’avère donc primordiale. On a pu le constater au cours des premiers jours de la pandémie, car, en l’absence des familles qui soutenaient leurs proches, nous nous sentions bien seuls en tant que professionnels de la santé.
Les patients en neurologie ont-ils des besoins différents en matière de soins palliatifs?
Les changements cognitifs, les troubles de la communication ou les modifications du comportement des patients atteints de maladies neurologiques s’avèrent parfois difficiles à gérer pour les familles. Certaines personnes risquent de se sentir mal à l’aise et elles auront alors besoin de conseils pour traverser cette période difficile.
Nous connaissons bien ce phénomène et nous insistons toujours sur le fait que la personne reste toujours présente, en dépit de l’évolution de son état. Pour leur fournir les soins dont ils ont besoin, il faut leur consacrer du temps, et disposer d’une formation et d’une expérience spécialisées pour parvenir à les aider.
Quelles sont les nouveautés du programme?
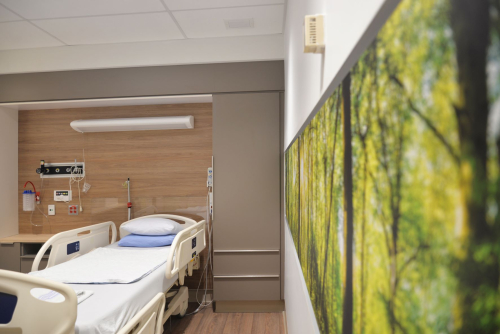
Nous disposons maintenant d’une nouvelle suite destinée aux patients en soins neuropalliatifs et à leurs familles afin de mieux répondre à leurs besoins. Nous l’avons baptisée la chambre de Ronny, car les personnes en fin de vie peuvent conserver leurs proches à proximité tout en ayant accès à des soins de qualité. Ils ont ainsi l’impression de se trouver à la maison plutôt qu’à hôpital, car l’espace est prévu pour que les membres de la famille puissent rester aussi longtemps qu’ils le souhaitent.
Cette suite, conçue comme un cadre apaisant, permet de dire un adieu dans l’intimité. Elle se compose d’une chambre, d’une salle de bains et d’un petit salon où les membres de la famille peuvent manger ensemble, se reposer ou faire les devoirs ou travailler pendant que le proche dort. Nous avons eu la chance de bénéficier d’un don de la Dre Sheila Linden, qui défend avec ferveur les soins palliatifs et décrit ainsi cet espace :
« Mon idée était d’offrir le confort d’un foyer pour honorer et respecter la volonté du patient, ses valeurs, ses préférences et ses priorités. Il peut ainsi obtenir ce qu’il veut, inviter qui il veut, manger ce qu’il mange d’habitude, et ses besoins personnels sont satisfaits dans un environnement tranquille et apaisant. Je souhaite que les patients au cours des dernières étapes de la vie conservent leur dignité ».
Je crois que nous n’avons aucune idée de ce qu’un séjour de longue durée à l’hôpital représente pour un patient ou ses proches. Comme nous travaillons ici tous les jours, c’est en quelque sorte notre deuxième maison. Mais c’est un endroit terrifiant pour les patients et les familles, quelle que soit la gravité de ce qu’ils vivent, car ils traversent souvent le pire moment de leur vie. La possibilité de disposer d’un espace conçu pour répondre à leurs besoins modifie grandement leur expérience.
Quel conseil donneriez-vous aux patients?
Ils ne doivent pas avoir peur de poser des questions. Il n’y a pas de questions stupides lorsqu’il s’agit de leur santé.
Les patients doivent se sentir libres d’exprimer leurs préoccupations, leurs expériences, leurs inquiétudes quant à leur rôle dans la famille. Comment la maladie affecte-t-elle leur dynamique familiale? Comment influe-t-elle sur leurs croyances? Comment résistent-ils sur le plan psychologique? Rien de cela n’est insignifiant et je les encourage vivement à s’exprimer pour nous faire part de leurs inquiétudes, car même si nous ne pouvons pas les aider, nous trouverons quelqu’un, qui lui, le pourra.







